L'insuffisance cardiaque congestive (ICC) est une maladie chronique évolutive qui affecte la puissance de pompage de votre muscle cardiaque.
Bien que souvent appelée simplement insuffisance cardiaque, l'ICC se réfère spécifiquement à l'étape au cours de laquelle le liquide s'accumule dans le cœur et le fait pomper de manière inefficace.
Vous avez quatre cavités cardiaques. La moitié supérieure de votre cœur est composée de deux oreillettes et la moitié inférieure de votre cœur est composée de deux ventricules.
Les ventricules pompent le sang vers les organes et les tissus de votre corps, et les oreillettes reçoivent le sang de votre corps lorsqu'il circule du reste de votre corps.
L’ICC se développe lorsque vos ventricules ne peuvent pas pomper un volume sanguin suffisant vers le corps. Finalement, du sang et d'autres liquides peuvent remonter à l'intérieur de votre:
- poumons
- abdomen
- le foie
- bas du corps
L'ICC peut mettre la vie en danger. Si vous soupçonnez que vous ou quelqu'un que vous connaissez souffre d'ICC, consultez immédiatement un médecin.
Quels sont les symptômes de l'insuffisance cardiaque congestive?
Dans les premiers stades de l'ICC, vous ne remarquerez probablement aucun changement dans votre état de santé. Si votre état évolue, vous subirez des changements progressifs dans votre corps.
Une douleur thoracique qui irradie dans le haut du corps peut également être le signe d'une crise cardiaque. Si vous ressentez ce symptôme ou tout autre symptôme pouvant indiquer une maladie cardiaque grave, consultez immédiatement un médecin.
Symptômes d'insuffisance cardiaque chez les enfants et les nourrissons
Il peut être difficile de reconnaître l'insuffisance cardiaque chez les nourrissons et les jeunes enfants. Les symptômes peuvent inclure:
- Mauvaise alimentation
- transpiration excessive
- difficulté à respirer
Ces symptômes peuvent facilement être interprétés à tort comme des coliques ou une infection respiratoire. Une mauvaise croissance et une pression artérielle basse peuvent également être des signes d'insuffisance cardiaque chez les enfants.
Dans certains cas, vous pouvez ressentir la fréquence cardiaque rapide d’un bébé au repos à travers sa paroi thoracique.
Comment l'insuffisance cardiaque congestive est-elle traitée?
Vous et votre médecin pouvez envisager différents traitements en fonction de votre état de santé général et de l'évolution de votre état.
Médicaments contre l'insuffisance cardiaque congestive
Il existe plusieurs médicaments qui peuvent être utilisés pour traiter l'ICC, y compris les inhibiteurs de l'ECA, les bêtabloquants, etc.
Inhibiteurs de l'ECA
Les inhibiteurs de l'enzyme de conversion de l'angiotensine (ECA) ouvrent les vaisseaux sanguins rétrécis pour améliorer la circulation sanguine. Les vasodilatateurs sont une autre option si vous ne pouvez pas tolérer les inhibiteurs de l'ECA.
On peut vous prescrire l’un des éléments suivants:
- bénazépril (Lotensin)
- captopril (Capoten)
- énalapril (Vasotec)
- fosinopril (Monopril)
- lisinopril (Zestril)
- quinapril (Accupril)
- ramipril (Altace)
- moexipril (Univasc)
- périndopril (Aceon)
- trandolapril (Mavik)
Les inhibiteurs de l'ECA ne doivent pas être pris avec les médicaments suivants sans consulter un médecin, car ils peuvent provoquer une réaction indésirable:
- Diurétiques thiazidiques. Ceux-ci peuvent entraîner une diminution supplémentaire de la pression artérielle.
- Diurétiques épargneurs de potassium. Ces diurétiques peuvent provoquer une accumulation de potassium dans le sang, ce qui peut entraîner des rythmes cardiaques anormaux. Les exemples incluent: le riamtérène (Dyrenium), l'éplérénone (Inspra) et la spironolactone (Aldactone).
- Anti-inflammatoires non stéroïdiens (AINS). Les AINS tels que l'ibuprofène, l'aspirine et le naproxène peuvent provoquer une rétention de sodium et d'eau. Cela peut réduire l'effet de l'inhibiteur de l'ECA sur votre tension artérielle.
Il s'agit d'une liste abrégée, parlez-en donc toujours à votre médecin avant de prendre de nouveaux médicaments.
Bêta-bloquants
Les bêtabloquants diminuent le travail du cœur et peuvent réduire la tension artérielle et ralentir un rythme cardiaque rapide.
Ceci peut être réalisé avec:
- aténolol (Tenormin)
- bisoprolol (Zebeta)
- carvédilol (Coreg)
- esmolol (brévibloc)
- métoprolol (Lopressor)
- nadolol (Corgard)
- nébivolol (Bystolic)
Les bêta-bloquants doivent être pris avec prudence avec les médicaments suivants, car ils peuvent provoquer une réaction indésirable:
- Médicaments antiarythmiques. Ceux-ci peuvent augmenter les effets cardiovasculaires, y compris le ralentissement de la fréquence cardiaque. Un exemple est l'amiodarone (Nexterone).
- Médicaments antihypertenseurs. Ces médicaments peuvent également augmenter la probabilité d'effets cardiovasculaires et comprennent le lisinopril (Zestril), le candésartan (Atacand) et l'amlodipine (Norvasc).
- Albuterol (AccuNeb). Les effets de l'albutérol sur la bronchodilatation peuvent être annulés par les bêtabloquants.
- Antipsychotiques. Certains antipsychotiques, tels que la thioridazine (Mellaril), peuvent également provoquer une hypotension chez certaines personnes.
- Fentora (fentanyl). Cela peut entraîner une pression artérielle basse.
- Clonidine (Catapres). La clonidine peut provoquer une hypertension artérielle.
Certains médicaments peuvent ne pas être répertoriés ici. Vous devriez toujours consulter votre médecin avant de prendre de nouveaux médicaments.
Les diurétiques
Les diurétiques réduisent la teneur en liquides de votre corps. L'ICC peut amener votre corps à retenir plus de liquide qu'il ne le devrait.
Votre médecin peut recommander:
- Diurétiques de l'anse. Ceux-ci amènent les reins à produire plus d'urine. Cela aide à éliminer l'excès de liquide de votre corps. Les exemples incluent le furosémide (Lasix), l'acide éthacrynique (Edecrin) et le torsémide (Demadex).
- Diurétiques épargneurs de potassium. Ceux-ci aident à se débarrasser des liquides et du sodium tout en conservant le potassium. Les exemples incluent le triamtérène (Dyrenium), l'éplérénone (Inspra) et la spironolactone (Aldactone).
- Diurétiques thiazidiques. Ceux-ci provoquent l'élargissement des vaisseaux sanguins et aident le corps à éliminer tout excès de liquide. Les exemples incluent la métolazone (Zaroxolyn), l'indapamide (Lozol) et l'hydrochlorothiazide (Microzide).
Les diurétiques doivent être pris avec prudence avec les médicaments suivants, car ils peuvent provoquer une réaction indésirable:
- Inhibiteurs de l'ECA. Ceux-ci peuvent entraîner une diminution de la pression artérielle, y compris le lisinopril (Zestril), le bénazépril (Lotensin) et le captopril (Capoten).
- Tricycliques. Aussi appelés antidépresseurs tricycliques (ATC), ils peuvent entraîner une baisse de la pression artérielle. Les exemples incluent: l'amitriptyline et la désipramine (Norpramin).
- Anxiolytiques. Les anxiolytiques sont des médicaments anti-anxiété qui peuvent abaisser la tension artérielle. Les anxiolytiques courants comprennent l'alprazolam (Xanax), le chlordiazépoxide (Librium) et le diazépam (Valium).
- Hypnotiques. Les sédatifs tels que le zolpidem (Ambien) et le triazolam (Halcion) peuvent provoquer une pression artérielle basse.
- Bêta-bloquants. Les bêta-bloquants, tels que le métoprolol (Lopressor) et le carvédilol (Coreg), peuvent également provoquer une pression artérielle basse.
- Bloqueurs de canaux calciques. Les CCB peuvent provoquer une baisse de la pression artérielle. Les exemples incluent l'amlodipine (Norvasc) et le diltiazem (Cardizem).
- Nitrates. Ces médicaments, tels que la nitroglycérine (Nitrostat) et l'isosorbide-dinitrate (Isordil), peuvent abaisser la tension artérielle.
- AINS. Ces médicaments peuvent provoquer une toxicité hépatique.
Il s'agit d'une liste abrégée contenant uniquement les interactions médicamenteuses les plus courantes. Vous devez toujours consulter votre médecin avant de prendre tout nouveau médicament.
Chirurgies et procédures
Si les médicaments ne sont pas efficaces seuls, des procédures plus invasives peuvent être nécessaires.
L'angioplastie, une procédure pour ouvrir les artères bloquées, est une option.
Votre cardiologue peut également envisager une chirurgie de réparation des valves cardiaques pour aider vos valves à s'ouvrir et à se fermer correctement.
Signes d'insuffisance cardiaque congestive
Comme mentionné, les premiers signes d'insuffisance cardiaque congestive peuvent ne pas être très visibles. Voici quelques signes avant-coureurs à discuter avec votre professionnel de la santé:
- excès de liquide dans les tissus corporels comme les chevilles, les pieds, les jambes ou l'abdomen
- toux ou respiration sifflante
- essoufflement
- gain de poids qui ne peut être attribué à rien d'autre
- fatigue générale
- rythme cardiaque augmenté
- manque d'appétit ou sensation de nausée
- se sentir confus ou désorienté
Quelles sont les causes de l'ICC?
L'ICC peut résulter d'autres problèmes de santé qui affectent directement votre système cardiovasculaire. C'est pourquoi il est important de passer des examens annuels pour réduire votre risque de problèmes de santé cardiaque, notamment:
- hypertension artérielle (hypertension)
- maladie de l'artère coronaire
- conditions de la vanne
Hypertension
Lorsque votre tension artérielle est supérieure à la normale, cela peut entraîner une ICC.
L'hypertension a de nombreuses causes différentes. Parmi eux, le durcissement de vos artères, ce qui augmente la pression dans les artères.
Maladie de l'artère coronaire
Le cholestérol et d'autres types de corps gras peuvent bloquer les artères coronaires, qui sont les petites artères qui irriguent le cœur. Cela provoque un rétrécissement des artères.
Des artères coronaires plus étroites restreignent la circulation sanguine et peuvent endommager vos artères.
Conditions de la vanne
Vos valves cardiaques régulent le flux sanguin dans votre cœur en s'ouvrant et en se fermant pour laisser entrer et sortir le sang des cavités.
Les valves qui ne s’ouvrent pas et ne se ferment pas correctement peuvent forcer vos ventricules à travailler plus fort pour pomper le sang. Cela peut être le résultat d'une infection cardiaque ou d'un défaut.
D'autres conditions
Bien que les maladies cardiaques puissent entraîner une ICC, il existe d'autres conditions apparemment sans rapport qui peuvent également augmenter votre risque.
Ceux-ci inclus:
- Diabète
- maladie thyroïdienne
- obésité
Des infections sévères et des réactions allergiques peuvent également contribuer à l'ICC.
Quels sont les types de CHF les plus courants?
La CHF du côté gauche est le type de CHF le plus courant. Cela se produit lorsque votre ventricule gauche ne pompe pas correctement le sang vers votre corps.
Au fur et à mesure que la maladie progresse, du liquide peut s'accumuler dans vos poumons, ce qui rend la respiration difficile.
Il existe deux types d'insuffisance cardiaque gauche:
- L'insuffisance cardiaque systolique survient lorsque le ventricule gauche ne se contracte pas normalement. Cela réduit le niveau de force disponible pour pousser le sang dans la circulation. Sans cette force, le cœur ne peut pas pomper correctement.
- L'échec diastolique, ou dysfonctionnement diastolique, survient lorsque le muscle du ventricule gauche devient raide. Parce qu'il ne peut plus se détendre, le cœur ne peut pas tout à fait se remplir de sang entre les battements.
L'ICC du côté droit survient lorsque le ventricule droit a du mal à pomper le sang vers vos poumons. Le sang s'accumule dans vos vaisseaux sanguins, ce qui provoque une rétention d'eau dans les membres inférieurs, l'abdomen et d'autres organes vitaux.
Il est possible d’avoir une CHF du côté gauche et du côté droit en même temps. Habituellement, la maladie commence dans le côté gauche, puis se déplace vers la droite lorsqu'elle n'est pas traitée.
Stades d'insuffisance cardiaque congestive
Photo de chevilles enflées en raison de CHF
Lorsque le cœur n’est pas en mesure de pomper le sang efficacement, le sang peut être sauvegardé dans les veines et les tissus. Le sang et d'autres liquides peuvent remonter dans certaines zones et provoquer un gonflement (œdème).
Les chevilles, les pieds, les jambes et l'abdomen sont des endroits communs qui peuvent gonfler.
Voici un exemple d'œdème:
.jpg)
Espérance de vie et pronostic
Environ 6,2 millions d'adultes américains ont eu une insuffisance cardiaque entre 2013 et 2016.
Un rapport de l'American Heart Association estime qu'environ 50 pour cent des personnes diagnostiquées avec CHF vivent au cours des 5 dernières années.
Une étude plus ancienne a montré que certains patients à faible risque diagnostiqués avant l'âge de 50 ans avaient une durée de vie d'environ 20 ans après le diagnostic.
L'âge au moment du diagnostic, d'autres affections et le sexe ont également contribué à des variables de l'espérance de vie, certaines ayant moins de 3 ans après le diagnostic.
Le pronostic et l'espérance de vie de l'insuffisance cardiaque congestive peuvent varier en fonction de nombreux facteurs. En général, un diagnostic précoce et le suivi d'un plan de traitement peuvent conduire à une meilleure prise en charge et à une durée de vie plus longue.
CHF et génétique
Q:
L'insuffisance cardiaque congestive est-elle génétique? Les changements de mode de vie peuvent-ils aider à le prévenir?
Patient anonymeUNE:
La cardiomyopathie, ou des lésions du muscle cardiaque, peut être une cause d'insuffisance cardiaque, et la génétique pourrait jouer un rôle dans certains types de cardiomyopathie. Cependant, la plupart des cas d'insuffisance cardiaque congestive (ICC) ne sont pas héréditaires. Certains facteurs de risque d'ICC, tels que l'hypertension, le diabète et la maladie coronarienne, peuvent être présents dans les familles. Pour réduire votre risque de développer une ICC, envisagez de modifier votre mode de vie, comme une alimentation saine et de l'exercice régulièrement.
Elaine K. Luo, MDLes réponses représentent les opinions de nos experts médicaux. Tout le contenu est strictement informatif et ne doit pas être considéré comme un avis médical._2.jpg)
Comment prévenir l'insuffisance cardiaque congestive
Certains facteurs sont basés sur notre génétique, mais le mode de vie peut également jouer un rôle.
Il y a plusieurs choses que vous pouvez faire pour réduire votre risque d'insuffisance cardiaque, ou au moins retarder son apparition.
Évitez ou arrêtez de fumer
Si vous fumez et que vous n’avez pas réussi à arrêter de fumer, demandez à votre médecin de vous recommander des produits et services qui peuvent vous aider.
La fumée secondaire est également un danger pour la santé. Si vous vivez avec un fumeur, demandez-lui de fumer à l'extérieur.
Maintenez une alimentation équilibrée
Une alimentation saine pour le cœur est riche en légumes, fruits et grains entiers. Vous avez également besoin de protéines dans votre alimentation.
Les choses à éviter incluent:
- sel (sodium)
- sucres ajoutés
- graisses solides
- Grains rafinés
Exercer
Aussi peu qu'une heure d'exercice aérobique modéré par semaine peut améliorer votre santé cardiaque. La marche, le vélo et la natation sont de bonnes formes d'exercice.
Si vous n’avez pas fait d’exercice depuis un certain temps, commencez par seulement 15 minutes par jour et progressez.
Si vous ne vous sentez pas motivé à faire de l'exercice seul, envisagez de suivre un cours - il peut même être en ligne - ou inscrivez-vous à un entraînement personnel dans un gymnase local.
Surveillez votre poids
L'obésité ou le surpoids peut être difficile pour votre cœur. Suivez une alimentation saine et faites de l'exercice régulièrement.
Si vous n’avez pas un poids santé pour votre corps, discutez avec votre médecin de la façon d’aller de l’avant. Vous pouvez également consulter un diététiste ou un nutritionniste.
Autres mesures préventives
Ne buvez de l'alcool qu'avec modération et évitez les drogues illégales. Lorsque vous prenez des médicaments sur ordonnance, suivez attentivement les instructions et n’augmentez jamais votre dose sans la supervision d’un médecin.
Si vous présentez un risque élevé d’insuffisance cardiaque ou si vous avez déjà des lésions cardiaques, vous pouvez toujours suivre ces étapes. Assurez-vous de demander à votre médecin dans quelle mesure l'activité physique est sans danger et si vous avez d'autres restrictions.
Si vous prenez des médicaments pour l'hypertension, les maladies cardiaques ou le diabète, prenez-les exactement comme indiqué. Consultez votre médecin régulièrement pour surveiller votre état et signaler immédiatement tout nouveau symptôme.
Comment diagnostique-t-on l'ICC?
Après avoir signalé vos symptômes à votre médecin, il pourra vous orienter vers un cardiologue ou un cardiologue.
Votre cardiologue effectuera un examen physique, qui impliquera d'écouter votre cœur avec un stéthoscope pour détecter les rythmes cardiaques anormaux.
Pour confirmer un diagnostic initial, votre cardiologue peut demander certains tests de diagnostic pour examiner les valves, les vaisseaux sanguins et les cavités de votre cœur.
Il existe une variété de tests utilisés pour diagnostiquer les maladies cardiaques. Étant donné que ces tests mesurent différentes choses, votre médecin peut en recommander quelques-uns pour obtenir une image complète de votre état actuel.
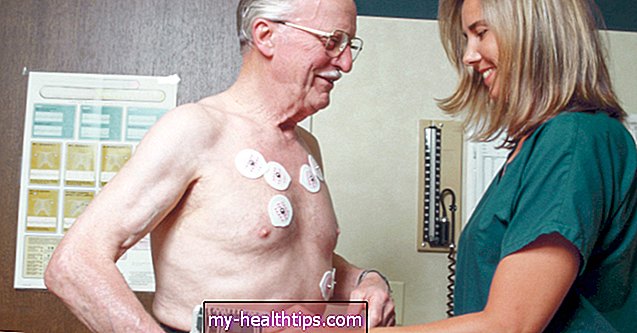
Électrocardiogramme
Un électrocardiogramme (ECG ou ECG) enregistre le rythme de votre cœur.
Des anomalies du rythme cardiaque, telles qu'un rythme cardiaque rapide ou un rythme irrégulier, peuvent suggérer que les parois de la cavité cardiaque sont plus épaisses que la normale. Cela pourrait être un signe avant-coureur d'une crise cardiaque.
Échocardiogramme
Un échocardiogramme utilise des ondes sonores pour enregistrer la structure et le mouvement du cœur. Le test peut déterminer si vous avez déjà une mauvaise circulation sanguine, des lésions musculaires ou un muscle cardiaque qui ne se contracte pas normalement.
IRM
Une IRM prend des photos de votre cœur. Avec des images fixes et animées, cela permet à votre médecin de voir si votre cœur est endommagé.
Test de stress
Les tests de stress montrent les performances de votre cœur sous différents niveaux de stress.
Faire travailler votre cœur plus fort permet à votre médecin de diagnostiquer plus facilement les problèmes.
Des analyses de sang
Les tests sanguins peuvent rechercher des cellules sanguines anormales et des infections. Ils peuvent également vérifier le niveau de BNP, une hormone qui augmente avec l'insuffisance cardiaque.
Cathétérisme cardiaque
Le cathétérisme cardiaque peut montrer des blocages des artères coronaires. Votre médecin insérera un petit tube dans votre vaisseau sanguin et l'enfilera à partir de la partie supérieure de votre cuisse (région de l'aine), du bras ou du poignet.
En même temps, le médecin peut prélever des échantillons de sang, utiliser des rayons X pour voir vos artères coronaires et vérifier le débit sanguin et la pression dans vos cavités cardiaques.
À quoi puis-je m'attendre à long terme?
Votre état peut s'améliorer avec des médicaments, une intervention chirurgicale ou des changements de style de vie. Vos perspectives dépendent de l'état d'avancement de votre CHF et du fait que vous ayez d'autres problèmes de santé à traiter, comme le diabète ou l'hypertension artérielle.
Plus votre maladie est diagnostiquée tôt, meilleures sont vos perspectives. Discutez avec votre médecin du meilleur plan de traitement pour vous.